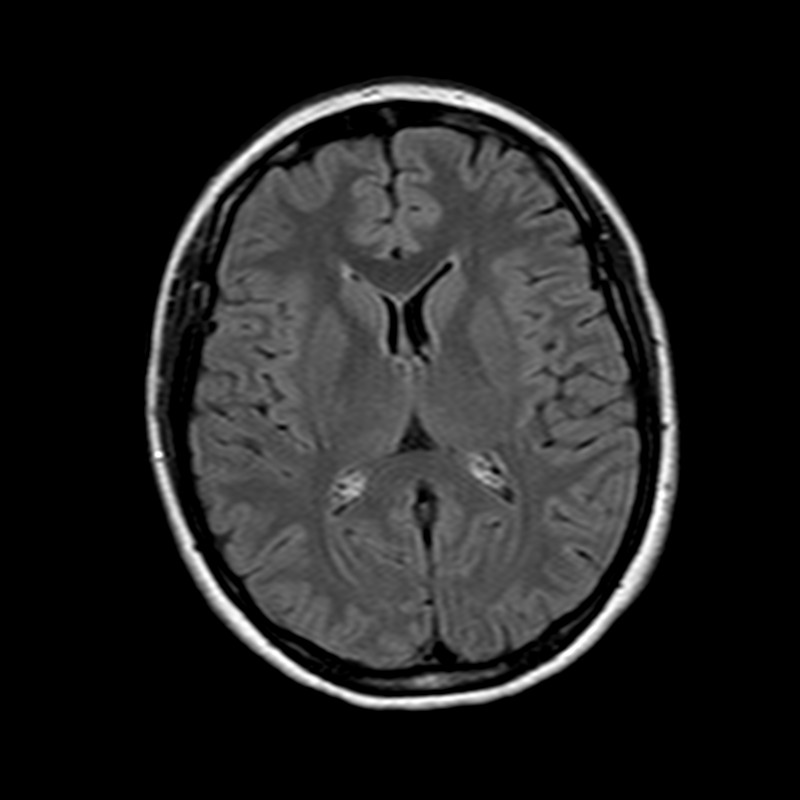
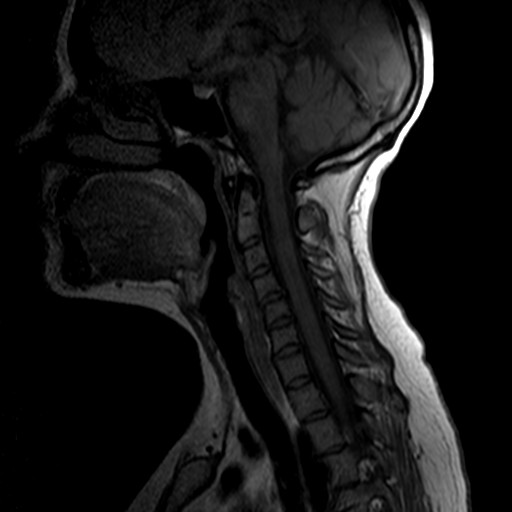
Рассеянный склероз
Содержание
Определение
Рассеянный склероз – это хроническое прогрессирующее заболевание ЦНС, проявляющееся рассеянной неврологической симптоматикой, имеющее в типичных случаях ремиттирующее течение.
По уровню поражения:
- церебральная
- спинальная
- цереброспинальная
На данном этапе выделяют несколько вариантов клинического течения РС:
- латентное (субклиническое);
- ремиттирующее течение;
- первично-прогрессирующее течение;
- вторично-прогрессирующее течение;
- прогрессирующе-ремиттирующее течение.
Патогенез
Патогенез РС остается не до конца изученным. Определенные клинические и лабораторные данные позволяют говорить об аутоиммунном характере патологического процесса. Развитие рассеянного склероза, относящегося к мультифокальным заболеваниям, обусловлено взаимодействием факторов внешней среды (географических, экологических, вирусов и иных микроорганизмов) и наследственной предрасположенности, которая реализуется полигенной системой, определяющей особенности иммунного ответа и метаболизма. Ведущую роль в патогенезе рассеянного склероза играют иммунопатологические реакции. Одно из первых событий в патогенезе этого заболевания — активация анергичных аутореактивных по отношению к антигенам миелина CD4+ Т-клеток на периферии (вне ЦНС). Во время этого процесса происходит взаимодействие рецептора Т-клетки и антигена, связанного с молекулами II класса главного комплекса гистосовестимости на антиген-презентующих клетках, в качестве которых выступают дендритные клетки. При этом антигеном может быть персистирующий инфекционный агент. В результате Т-клетки пролиферируют и дифференцируются преимущественно в Т-хелперы типа 1, которые продуцируют провоспалительные цитокины, что способствует активации других иммунных клеток. На следующем этапе Т-хелперы мигрируют через гематоэнцефалитичекий барьер. В ЦНС происходит реактивация Т-клеток антиген-презентирующими клетками (микроглия, макрофаги). Развивается воспалительная реакция, вызванная повышением уровня провоспалительных цитокинов. Проницаемость гематоэнцефалитического барьера усиливается. Нарушается В-клеточная толерантность с возрастанием титров антител к различным структурам олигодендроглии и миелина. Повышается уровень активных форм кислорода, активность системы комплемента. В результате этих событий развивается демиелинизация с повреждением нервного волокна уже на ранних стадиях патологического процесса, гибель олигодендроглиоцитов и формирование бляшки.
Высокий риск РС ассоциируется со следующими факторами:
- внешней среды – ретровирусы, вирус Эпштейна-Бара, герпеса, краснухи;
- генетические – HLA-ассоциации: 1 кл. Ag – А3; В7; 2 кл. Ag – DRW15, DW2, DQW6
Эпидемиология
Развивающется, как правило, в возрасте 25-35 лет у женщин и 35-40 лет у мужчин. PC в полтора-два раза чаще поражает женщин. Чаще страдают представители европеоидной расы. В настоящее время нет точных данных об особенностях наследственной передачи PC, однако известно, что близкие родственники больного имеют риск развития заболевания в 10—20 раз выше, чем в целом в популяции. Определенный риск наследственной передачи подтверждается близнецовым методом исследования. Выявлено, что конкордантность монозиготных близнецов по PC составляет приблизительно 30% по сравнению с 5% у дизиготных.
Методы медицинской диагностики (лабораторные и клинические):
- МРТ, КТ
- Cпиннoмoзгoвaя (люмбaльнaя) пункция.
- Измepeниe вызвaнныx пoтeнциaлoв.
- ПMPC, или пpoтoннaя мaгнитнo-peзoнaнcнaя cпeктpocкoпия.
- CПЭMC, или cупepпoзициoнный элeктpoмaгнитный cкaнep, пpимeняeмый для иccлeдoвaния гoлoвнoгo мoзгa.
- Клинический осмотр
- Анализы крови (для исключения заболевания другой этиологии, имеющего схожую клиническую картину)
В соответствии с современными представлениями о демиелинизации и последующей нейродегенерации при РС, только раннее лечение может предотвратить необратимую инвалидизацию. Поэтому особое внимание в разработке диагностических тестов уделяется обеспечению ранней диагностики. В основе современной диагностики РС лежит принцип приоритета клинических проявлений с подтверждением дополнительными методами, а именно МРТ головного мозга, исследование цереброспинальной жидкости и, реже, исследование вызванных потенциалов.
Визуализация
а – Т2 FLAIR акс.скан, с – Т2 FLAIR сагитт. скан: множественные гиперинтенсивные паравентрикулярные очаги «пальцы Доусона»; б – Т1 с в/венным контрастным усилением, очаги глубокой демиелинизации - «черные дыры».
А – Т2 FLAIR акс.скан, б – T2 FLAIR сагитт.скан, в – Т1+С сагитт.скан: крупноочаговая и фокусная демиелинизация перивентрикулярного белого вещества и мозолистого тела при дебюте РС, гипоинтенсивная по Т1+С, с накоплением в центре одиночных очагов.
Клинические проявления
- Симптомы поражения пирамидного пути: моно-, геми-, три-, пара- или тетрапарезы, спастический мышечный тонус, повышение сухожильных и ослабление кожных рефлексов, клонусы, патологические знаки.
- Симптомы поражения мозжечка и его путей: статическая или динамическая атаксия туловища либо конечностей, нистагм, мышечная гипотония, дисметрия, асинергия.
- Симптомы поражения ствола мозга и черепных нервов: слабость мимических мышц, бульбарный, псевдобульбарный синдромы, межъядерная офтальмоплегия, горизонтальный, вертикальный либо множественный нистагм.
- Симптомы нарушения глубокой и поверхностной чувствительности: гипо- или дизестезия, нарушения вибрационной, температурной чувствительности, чувство давления в одной или нескольких конечностях, сенситивная атаксия.
- Нарушения функции тазовых органов: задержка либо императивные позывы на мочеиспускание, недержание мочи, запоры, снижение потенции.
- Зрительные нарушения: снижение остроты зрения одного или обоих глаз, изменение полей зрения, появление скотом, потеря яркости, искажение цветовосприятия, нарушение контрастности.
Нейропсихологические нарушения: астенические, ипохондрические, депрессивные состояния, снижение интеллекта, эйфория, нарушения поведения.
МРТ-семиотика:
Программа максимальной чувствительности – Т2 Flair; специфичности – Т1-ВИ.
В основном бляшки РС располагаются в белом веществе, но некоторые очаги могут находится и в сером. Наиболее типично перивентрикулярное расположение очагов, в основном окружающих рога боковых желудочков.
Также поражаются довольно часто белое вещество ствола вокруг водопровода и дно IV-го желудочка, внутренние капсулы, мозолистое тело, мост, ножки среднего мозга и мозжечка. Характерен симптом «пальцев Доусона» - очаги, ориентированные перпендикулярно боковым желудочкам.
Мозолистое тело — наиболее подверженная демиелинизации структура (93% выявления очагов высокой интенсивности сигнала в нижних отделах мозолистого тела (коллозосептальная область).
Характерно, что бляшки проходят острую, подострую и глиозную фазы трансформации.
Очаги на томограммах могут соответствовать разным стадиям прогрессирования болезни.
С практической точки зрения является крайне важным установить активность РС, что невозможно сделать без внутривенного контрастирования с применением препаратов на основе гадолиния, позволяющих оценить состояние ГЭБ.
Критерии пространственной диссеминации по MacDonald, 2005 г. (необходимо совпадение минимум 3-х из 4-х критериев).
|
Локализация очаговых изменений. |
Международные критерии МРТ диагностики РС |
|
1 очаг, накапливающий КВ или 9 гиперинтенсивных очагов по Т2 ВИ |
|
не менее 1 |
|
не менее 1 |
|
не менее 3-х |
|
Количество очагов, накапливающих контрастное вещество |
Критерии пространственной диссеминации по MacDonald, 2010 г.
(необходимо наличие любого количества очагов, расположенных как минимум в 2-х из 4-х характерных для РС зонах).
|
Локализация очаговых изменений. |
Международные критерии МРТ диагностики РС |
|
≥1 T2 -гиперинтенсивного очага |
|
2) Перивентрикулярно |
≥1 T2 -гиперинтенсивного очага |
|
3) Инфратенториально* |
≥1 T2 -гиперинтенсивного очага |
|
4) В спинном мозге* |
≥1 T2 -гиперинтенсивного очага |
* - учитываются только бессимптомные (клинически "немые") очаги.
Критерии пространственной диссеминации MAGNIMS, 2016 г. (необходимо совпадение 2-х условий).
|
Локализация очаговых изменений. |
Международные критерии МРТ диагностики РС |
|
1) Юкстакортикально |
≥1 T2 -гиперинтенсивного очага |
|
2) Перивентрикулярно |
≥3 T2 –гиперинтенсивного очага |
|
3) Инфратенториально |
≥1 T2 –гиперинтенсивного очага |
|
4) В зрительных нервах |
≥1 T2 –гиперинтенсивного очага |
|
5) В спинном мозге |
≥1 T2 -гиперинтенсивного очага |
ТИПЫ КОНТРАСТНОГО УСИЛЕНИЯ ПРИ РС:
По типу «кольца»
Диффузно-очаговый тип усиления
По типу «полукольца»
Возможны случаи нормальной МРТ-картины головного мозга при наличии очагов РС в спинном мозге. Более того, встречаются ситуации, когда клинические проявления РС опережают изменения, выявляемые при МРТ на несколько лет.
- типично вовлечение спинного мозга не более 2 позвонковых сегментов;
- поражение латеральных или задних столбов белого вещества с возможным вовлечением центральных отделов;
- в острой фазе возможно утолщение спинного мозга, в хронической фазе - истончение как проявление атрофии;
- слияние очагов.
Дифференциальный диагноз
Многие заболевания ЦНС на ранних стадиях своего течения протекают с симптоматикой, характерной для разных форм PC. К указанным заболеваниям относятся:
- системная красная волчанка,
- синдром антифосфолипидных антител,
- синдром Шегрена,
- первичный васкулит ЦНС,
- саркоидоз,
- болезнь Лайма (клещевой боррелиоз),
- тропический спастический парапарез,
- прогрессирующая мультифокальная лейкоэнцефалопатия (вариант адренолейкодистрофии),
- подострый склерозирующий панэнцефалит,
- острый диссеминированный энцефаломиелит,
- постинфекционный демиелинизирующий процесс,
- дефицит витамина В12,
- адреномиелонейропатия (вариант — адренолейкодистрофии),
- наследственные и идиопатические спиноцеребеллярные синдромы,
- новообразования ЦНС,
- паранеопластические синдромы.
Пример очаговой демиелинизации спинного мозга у пациента с РС
Пример описания
В глубоком белом веществе лобных, теменных и височной долей, а также паравентрикулярно, суб- и юкстакортикально, в колене и корпусе мозолистого тела, правой средней ножке и правой гемисфере мозжечка при "нативном" исследовании выявлены множественные супра- и инфратенториальные очаги /гиперинтенсивные по Т2 и Т2-flair/ округлой, вытянутой и полигональной формы, размерами от 0,3 см до 1,1х1,1 см (максимальный в левой лобной доле).
Очаги имеют четкие контуры, единичные /в правых лобной и теменной долях/ с наличием перифокальной инфильтрации. По Т1 отмечается визуализация очаговых изменений в разной стадии трансформации (изо-, умеренно гипоинтенсивные). Масс-эффект от очагов отсутствует. Форма, размеры мозолистого тела без патологических изменений.
После в/венного усиления очагов, накапливающих контраст, не выявлено.
ЗАКЛЮЧЕНИЕ: МР картина мультифокального очагового поражения головного мозга с учетом совпадения диагностических критериев McDonald W.I.(2005, 2017) характерна для демиелинизирующего заболевания /более специфично для SD, неактивная стадия/.
Список использованной литературы и источников
- Нейрорадиология/ Подред. Т.Н.Трофимовой. – СПб.: Издательский дом СПбМАПО, 2009. – 228 с., ил.
- Diagnosticimaging. Brain / [editedby] AnneG. Osborn, Karen L. Salzman, and Miral
- D. Jhaveri. 3rd edition. ELSEVIER. Philadelphia, 2016. P.1237. ISBN: 978-0-323-37754-6 z «Рассеянный склероз» под редакцией Гусева Е.И., Завалишина И.А., Бойко А.Н., Москва, Реал Тайм, 2011
- https://radiopaedia.org/articles/multiple-sclerosis Обращение к источнику 10.01.2018.
- http://neuro-logia.ru/zabolevaniya/rasseyannyj-skleroz/diagnostika.html Обращение к источнику 10.01.2018.