Болезнь Гиппеля-Линдау
Содержание
Определение
Болезнь Гиппеля-Линдау – заболевание, характеризующееся возникновением гемангиобластом ЦНС и сетчатки, опухолей эндолимфатических мешочков и образований органов брюшной полости и забрюшинного пространства.
Классификация
Фенотипы заболевания:
Тип 1: низкая вероятность возникновения феохромоцитомы;
Тип 2А: высокая вероятность возникновения феохромоцитомы, низкая вероятность почечно-клеточной карциномы;
Тип 2B: высокая вероятность как феохромоцитомы, так и почечно-клеточной карциномы;
Тип 2C: высокая вероятность феохромоцитомы без развития почечно-клеточного рака или гемангиобластом.
Патогенез
Болезнь Гиппеля-Линдау является аутосомно-доминантным наследственным опухолевый синдром с выраженной фенотипической вариативностью и возраст-зависимым возникновением. Возникает мутация в гене VHL опухолевой супрессии на хромосоме 3р25.3 обуславливая инактивацию VHL протеина и повышая экспрессию таких факторов как PDGF и VEGF, которые стимулируют ангиогенез и туморогенез. В 20% случаев возникает мутация de novo. Наиболее частое проявление заболевания – краниоспинальные гемангиобластомы (60-80% случаев болезни Гиппеля-Линдау) и опухоли эндолимфатических мешочков (10-15% пациентов). Гемангиобластомы макроскопически выглядят как четко очерченные красные или желтоватые массы, расположенные обычно близко к мягкой мозговой оболочке. Наиболее часто интракраниальные гемангиобластомы располагаются инфратенториально, наиболее распространенная локализация – дорзальные отделы мозжечка. В 10% случаев гемангиобластомы располагаются супратенториально, внутри данной локализации наиболее часто выявляются в ножке гипофиза (30% от всех супратенториальных гемангиобластом и 3% из них у пациентов с болезнью Гиппеля-Линдау). Менее часто гемангиобластомы выявляются вдоль зрительных путей и церебральных гемисферах. Менее половины гемангиобластом локализуются в спинном мозге, чаще всего они множественные и нередко способствуют возникновению миелопатии и сирингомиелии. От одной четверти до одной трети гемангиобластом имеют солидную структуру, две трети - кистозную. Типичное проявление – одно или несколько кистозных образований с наличием в их структуре узла различных размеров. Гемангиобластомы являются гиперваскулярными образованиями с большими артериями и крупными дренажными венами.
Как для спорадических гемангиобластом, так и для тех, которые являются проявлением болезни Гиппеля-Линдау, характерно два микроскопических проявления: богатая капиллярная сеть и крупные, вакуолизированные, жиросодержащие стромальные клетки. Гемангиобластомы часто демонстрируют ядерный полиморфизм и гиперхромазию с большим, темным ядром. Гемангиобластомы относятся к образованиям 1 стадии по ВОЗ.
Рис. 1. Схематичное изображение шейного отдела позвоночника в сагиттальной плоскости: указано объемное образование спинного мозга с наличием кистозного компонента (широкие стрелки) обуславливающего миелопатию, образование в гемисфере мозжечка (узкая стрелка) (А); Интраоперационная фотография спинного мозга в коронарной плоскости: выявляется узел гемангиобластомы (узкая стрелка) в типичной дорзальной субпиальной локализации, и широкий питающий его сосуд (широкая стрелка) (Б); Т1+С в сагиттальной плоскости: указаны множественные гемангиобластомы (стрелки) (В).
Гемангиобластома сетчатки является типичным поражением для болезни Гиппеля-Линдау и встречается в половине всех случаев. Ангиомы сетчатки маленькие, но часто мультифокальные и нередко билатеральные (50% случаев). Гистологическая картина идентична гемангиобластомам ЦНС.
Рис. 2. Фундоскопия у пациента с болезнью Гиппеля-Линдау: определяется периферическая ретинальная ангиома (изогнутая стрелка) с наличием выраженных питающих артерий (прямые стрелки) (А); Т1+С в аксиальной проекции: определяется контрастное усиление ангиомы сетчатки (широкая стрелка), с осложнением в виде отслойки сетчатки (изогнутая стрелка) (Б).
Опухоль эндолимфатического мешочка доброкачественное образование с медленным ростом, однако является агрессивной на локальном уровне. Спорадические опухоли эндолимфатических мешочков являются более частыми чем ассоциированные с болезнью Гиппеля-Линдау. Около 10-15% пациентов с БГЛ имеют опухоль эндолимфатического мешочка и в 30% случаев они билатеральны, что является указанием на заболевание. Макроскопически гемангиобластомы представлены васкулярными образованиями, располагающимися позади пирамиды височной кости. Микроскопически образования демонстрируют разрастающиеся папиллярные отростки, врастающие в участки плотной фиброзной ткани, кистозные участки и зоны старых и недавних кровоизлияний в структуру опухоли встречаются часто.
Рис. 3. Схематичное изображение опухоли эндолимфатического мешочка: указано образование (широкая белая стрелка) расположенное между внутренним слуховым проходом (узкая белая стрелка) и сигмовидным синусом (изогнутая стрелка) с тенденцией к формированию фистулы внутреннего уха (широкая черная стрелка).
Помимо гемангиобластомы, ангиомы сетчатки и опухолей эндолимфатических мешочков могут выявляться поражения почек (2/3 случаев при наличии заболевания) в виде кист (50-75%) и почечно-клеточной карциномы (25-45%), феохромоцитомы надпочечников (10-20%), кисты поджелудочной железы (35-70%), несекретирующих островково-клеточных опухолей (5-10%), эпедидимальных кист и цистаденом (60% среди мужского пола, часто билатеральных), цистаденомы широкой связки (встречается у женского пола, возникает редко).
Рис. 4. Схематичное изображение поражений внутренних органов: указаны билатеральные почечные кисты (прямые белые стрелки), карцинома (изогнутая стрелка), кисты поджелудочной железы (черкая узкая стрелка) и феохромоцитома надпочечников (широкая стрелка).
Эпидемиология
Болезнь Гиппеля-Линдау манифестирует в основном у молодых взрослых, средний возраст возникновения ретинальной ангиомы – 25 лет, церебральной гемангиобластомы и феохромоцитомы – 30 лет, опухоли эндолимфатического мешочка – 31 год, почечно-клеточной карциномы – 33 года. К 65 годам выявляется 90% случаев БГЛ. Частота встречаемости заболевания 1:35000 – 50000.
Визуализация
КТ, МРТ.
Клинические проявления
Вследствие того, что поражения, ассоциированные с болезнью Гиппеля-Линдау, могут встречаться, как спорадические заболевания, диагноз болезни Гиппеля-Линдау при отсутствии положительного семейного анамнеза требует наличия по крайней мере двух характерных объемных образований одновременно. Возраст установки диагноза варьируется. Возможна манифестация у детей и даже у младенцев, наиболее часто симптомы проявляются у молодых взрослых. В большинстве случаев первым симптомом является потеря зрения с нерезким болевым синдромом вследствие кровоизлияния из ретинальной ангиомы. Гемангиобластомы обуславливают появление головных болей, головокружения, слабость, тошноту, формирование симптомов атаксии, возможно формирование обструктивной гидроцефалии. При локализации в спинном мозге развивается прогрессирующая миелопатия. Опухоли эндолимфатических мешочков могут приводить к потере слуха на одно или два уха в зависимости от локализации, а также нарушению равновесия. Наиболее частой причиной смерти у пациентов с болезнью Гиппеля-Линдау является почечно-клеточная карцинома, которая может быть некоторое время бессимптомной, но ведет к появлению болей и гематурии. Феохромоцитома может не давать симптомов, но в случаях выраженной продукции гормонов обуславливает выраженную артериальную гипертензию с развитием гипертонических кризов.
Лучевая диагностика
КТ-семиотика
В 2/3 случаев гемангиобластомы представляют собой хорошо отграниченную кисту с наличием в её структуре узелка, который прилежит к поверхности мягкой мозговой оболочки, 1/3 образований солидная, без наличия кист. Ангиомы сетчатки представляют собой гиперденсивные узелки, прилежащие к сетчатой оболочке, при формировании кровоизлияний определяется повышенная плотность, соответствующая крови в склере глазного яблока. Опухоли эндолимфатического мешочка вызывают деструкцию прилежащий участков каменистой части височной кости. При контрастном усилении определяется диффузное однородное накопление контрастного препарата узелком образования в артериальную фазу.
Рис. 5. МСКТ в аксиальной проекции: классическое проявление болезни Гиппеля-Линдау, гиперденсивный сигнал вследствие геморрагической отслойки сетчатки (стрелка).
Рис. 6. МСКТ височных костей в аксиальной проекции: определяется литическое инфильтративное поражение (узкие стрелки) с наличием спикул костной ткани (широкие стрелки) (А) с типичной локализаций между внутренним слуховым проходом и сигмовидным синусом; визуализируется костная деструкция (стрелки) внутреннего уха и ячеек сосцевидного отростка (Б).
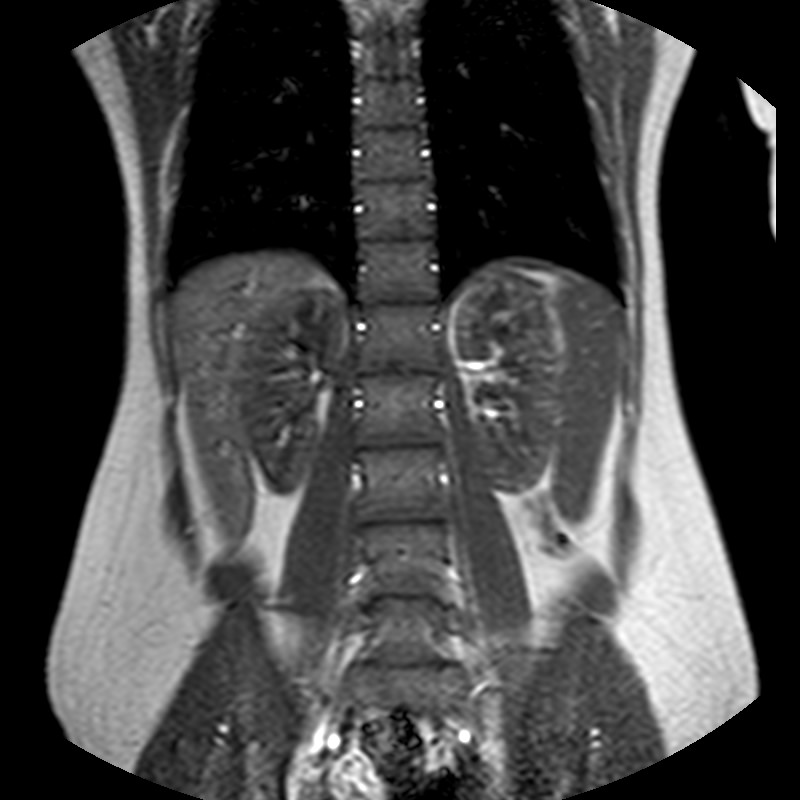
Рис. 7. МСКТ+С в аксиальной проекции: определяются билатеральные почечно-клеточные карциномы (широкие стрелки), кисты почек (узкие стрелки), кистозное образование головки поджелудочной железы (изогнутая стрелка) (А); выявляются почечно-клеточные карциномы правой почки (широкие стрелки), и билатеральные почечные кисты (узкие стрелки) (Б).
МРТ-семиотика
Т1-ВИ: Гемангиобластомы представлены смешанным изо-гипоинтенсивным сигналом от узелка, кисты имеют изо-слабогиперинтенсивный сигнал по сравнению с цереброспинальной жидкостью. Цистаденомы эндолимфатических мешочков имеют гетерогенный гипер-, гипоинтенсивный сигнал.
Рис. 8. Т1-ВИ в аксиальной проекции, определяется смешанный гиперинтенсивный (узкие стрелки) и изоинтенсивный сигнал (широкая стрелка) опухоли эндолимфатического мешочка (стрелка).
Т2-ВИ: Гемангиобластомы имеют изо- и/или гиперинтенсивный сигнал от солидной части и гиперинтенсивный от кист, возможен гипоинтенсивный сигнал от определяемых сосудов в структуре образования. Цистаденомы ЭЛМ представлены хорошо отграниченными гиперинтенсивными массами.
Рис. 9. Т2-ВИ в аксиальной проекции, определяется изо-, слабогипоинтенсивное узловое включение (стрелка) в правой гемисфере мозжечка с прилежащим кистозным компонентом и окружающим отеком (А); Т2-ВИ в сагиттальной проекции, выявляется гетерогенная гемангиобластома, обтурирующая IV желудочек, с наличием в её составе кист (стрелка) и расширенных сосудов (головки стрелок) (Б).
Рис. 10. Т2-ВИ в аксиальной проекции, определяется гетерогенный преимущественно гиперинтенсивный сигнал опухоли левого эндолимфатического мешочка (узкие стрелки) с изменением сигнала в стекловидном теле левого глазного яблока (широкая стрелка) что указывает на наличие осложнение в виде кровоизлияния ангиомы сетчатки.
Flair: Гемангиобластомы представлены гиперинтенсивной структурой с различным, реже невыраженным отеком. Опухоли эндолимфатических мешочков представлены гиперинтенсивными массами.
DWI: Возможны небольшие участки ограничения диффузии вследствие наличия мелких кровоизлияний в его структуре.
Рис. 11. DWI в аксиальной проекции, не определяется значимого ограничения диффузии (стрелка), что является отличительной особенностью от остальных образований задней черепной ямки.
T1+C: Выявляется выраженное диффузно однородное накопление контрастного препарата в структуре образования, кисты не накапливают контрастный препарат. Возможно определение небольшого бессимптомного контрастирующегося узелка. В случае поражения ножки гипофиза определяется контрастное усиление его структуры. Ангиомы сетчатки также однородно копят контрастный препарат. Опухоли эндолимфатических мешочков вызывают неоднородное накопление контрастного препарата.
Рис. 12. Т1 FS+C в аксиальной проекции: визуализируется крупное кистозное образование в левой гемисфере мозжечка (широкая стрелка) и небольшое образование в правой гемисфере (изогнутая стрелка) с контрастируемым узловым включением (узкая стрелка) (А); Т1 FS+C в коронарной проекции, определяется контрастируемый узелок (узкая стрелка) в правой гемисфере, небольшой узелок, накапливающий контрастный препарат (изогнутая стрелка) в левой гемисфере, с прилежащим крупным кистозным образованием (широкая стрелка) (Б); Т1 FS+С в сагиттальной проекции, выявляется небольшая солидная гемангиобластома в миндалине мозжечка (короткая стрелка) и крупная кистозно-солидная гемангиобластома в гемисфере мозжечка (длинная стрелка) (В).
Рис. 13.Т1 FS +С в аксиальной проекции: выявляются небольшие контрастирующиеся гемангиобластомы без кистозного компонента (стрелки) (А); Т1 FS+C шейного отдела позвоночника в сагиттальной проекции: отмечаются множественные гемангиобластомы мозжечка (узкая стрелка) и спинного мозга (изогнутая стрелка) (Б).
Рис. 14. Т1 FS +C в аксиальной проекции: определяется расширение и контрастное усиление ножки гипофиза (стрелка) у пациента с болезнью Гиппеля-Линдау (А); (А); выявляется неоднородное контрастное опухоли левого эндолимфатического мешочка (стрелки) (Б).
Рис. 15. Т1-ВИ+С шейного отдела позвоночника в сагиттальной проекции: определяется образование с накоплением контрастного препарата (черная стрелка) и отек вдоль структур спинного мозга (головки стрелок), второе образование, накапливающее контрастный препарат, располагается в дорзальных отделах спинного мозга на уровне тела Th2 позвонка (белая стрелка) (А); Т2-ВИ в сагиттальной проекции: выявляется крупное образование с кистозным (головки стрелок) и солидным (большие стрелки) компонентами, наблюдается феномен пустоты потока (черная головка стрелки) в его структуре за счет расширенного сосуда, определяется отек в спином мозге каудальнее образования (маленькие стрелки) (Б); Т1+С в сагиттальной проекции: визуализируется гемангиобластома спинного мозга с диффузно неоднородным накоплением контрастного препарата в узлом образования и отсутствие накопления кистозным компонентом (В). Церебральная ангиография позвоночной артерии в режиме DSA, выявляется сосудистое образование с множеством питающих сосудов (стрелки) (Г).
Рис. 16. Т1 FS+C (А) и Т2-ВИ (Б) поясничного отдела позвоночника в сагиттальной проекции: отмечается накопление контрастного препарата в узелке образования (стрелка) в конечном отделе спинного мозга (А), в режиме Т2-ВИ данное образование (стрелка) имеет гиперинтенсивный сигнал за счет кистозного компонента с изоинтенсивным узелком по дорзальной поверхности (Б). Т2 FS (В) и Т1 FS+С поясничного отдела позвоночника в сагиттальной проекции: определяется солидный компонент в позвоночном канале (стрелки) с расширением сосудистых структур вдоль «конского хвоста» и каудальных отделов спинного мозга (В), на постконтрастных изображениях выявляется интенсивное накопление контрастного препарата образованием с наличием в его структуре феномена пустоты потока за счет сосудов (черные стрелки), также определяется накопление контрастного препарата в менее заметных на нативных изображениях гемангиобластом (головки стрелок) (Г).
Рис. 17 МРХПГ в аксиальной плоскости: отмечается выраженное замещение нормальной паренхимы поджелудочной железы множественными китами (стрелки).
Селективная ангиография: Гемангиобластомы представлены сосудистыми массами с задержкой выведения контрастного препарата, возможно определение артериовенозного шунтирования.
Рис. 18. Церебральная ангиография вертебро-базилярного бассейна в режиме DSA: визуализируется выраженная сосудистая «stain» (широкая стрелка) с извитой и неравномерной неоваскуляризацией (узкая стрелка) (А); Церебральная ангиография каротидного бассейна в режиме DSA, наблюдается высоковаскуляризированная опухоль (широкая стрелка), питающаяся из задней ушной артерии (узкая стрелка) что является классическим проявлением опухоли эндолимфатического мешочка (Б); селективная артериография (В) спинномозговой артерии в режиме DSA: выявляются два сосудистых образования (стрелки).
Дифференциальный диагноз
- Сосудистые метастазы;
- Солитарная гемангиобластома;
- Пилоцитарная астроцитома;
- Медуллобластома;
- Множественные артериовенозные мальформации при других сосудистых нейрокожных синдромах.
Пример описания
Описательная часть: Отмечается жидкостное образование правой гемисферы мозжечка овальной формы с четкими, ровными контурами, размерами … см, с наличием в его структуре гипо-, изоинтенсивного в режимах Т2 и Т1 узелка округлой формы, диаметром … см. Определяется масс-эффект от образования на прилежащие отделы гемисферы мозжечка без признаков компрессии IV желудочка, перифокального отека не наблюдается. На постконтрастных изображениях выявляется накопление контрастного препарата узелком образования, без признаков накопления стенками кистозного компонента.
Между левым внутренним слуховым проходом и левым сигмовидным синусом определяется объёмное образование неправильной овальной формы, с четкими контурами, размерами … см, смешанным МРС, с компрессией левой мосто-мозжечковой цистерны, без признаков прорастания в структуры мосто-мозжечкового угла. Отмечается распространение образования на прилежащие отделы пирамиды височной кости (для уточнения рекомендуется МСКТ). На постконтрастных изображениях образование имеет неоднородное накопление контрастного препарата.
ЗАКЛЮЧЕНИЕ: МР-картина кистозно-солидного образования правой гемисферы мозжечка и образования области левого эндолимфатического мешочка (МР-семиотика характерна для болезни Гиппеля-Линдау).
Список использованной литературы и источников
- Diagnostic imaging. Brain / [edited by] A. Osborn, Karen L. Salzman, and Miral D. Jhaveri. 3rd edition. Elsevier. Philadelphia, 2016. – P.1213. ISBN: 978-0-323-37754-6.
- Diagnostic Pathology: Neuropathology / [edited by] B.K. Kleinschmidt-DeMasters, Fausto J. Rodriguez, and Tarik Tihan. 2nd edition. Elsevier. Philadelphia. 2016. – P. 805. ISBN: 978-0-323-44592-4.
- Magnetic resonance imaging of brain and spine / [edited by] Skott W. Atlas. 5th edition. Walters Kluwer. Philadelphia, 2017. – P.2257. ISBN: 978-1-469-87320-6.
- MR Neuroimaging: Brain, Spine, Peripheral Nerves / [edited by] Michael Forsting, Olav Jansen. 2nd edition. Georg Thieme Verlag KG, Stuttgart, 2017. – P.582. ISBN: 978-3-13-202681-0.
- Osborn’s brain / [edited by] A. Osborn. 2nd edition. Elsevier. Philadelphia, 2017. – P.1372. ISBN: 978-0-323-47776-5.
- Pediatric neuroimaging / [edited by] A. James Barkovich, Charles Raybaud. 6th edition. Wolters Kluwer. Philadelphia, 2018. – P. 1298. ISBN: 9781496337238.