Острый панкреатит
Содержание
Определение
Острый панкреатит (ОП) – полиэтиологическое заболевание, возникающее при повреждении ацинарных клеток поджелудочной железы (ПЖ) различными факторами с активацией собственных протеолитических ферментов и с последующим развитием аутокаталитического процесса в железе.
Классификация
Разработана с учётом классификации Атланта–92 и её модификаций, предложенных в г. Кочин в 2011г (Международная Ассоциация Панкреатологов, International Association of Pancreatology) и Международной рабочей группой по классификации острого панкреатита (Acute Pancreatitis Classification Working Group) в 2012г.
1. Острый панкреатит лёгкой степени. Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит) и органная недостаточность не развивается.
2. Острый панкреатит средней степени. Характеризуется наличием либо одного из местных проявлений заболевания: перипанкреатический инфильтрат, псевдокиста, отграниченный инфицированный панкреонекроз (абсцесс), – или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов).
3. Острый панкреатит тяжёлой степени. Характеризуется наличием либо неотграничен-ного инфицированного панкреонекроза (гнойно-некротического парапанкреатита), или/и развитием персистирующей органной недостаточности (более 48 часов).
Патогенез
Внутрипротоковая гипертензия приводит к повреждению стенок мелких протоков поджелудочной железы, происходит выход в ткань липазы и фосфолипазы с повреждением железы, развивается воспаление (отёчный панкреатит), далее происходит активация трипсина с развитием протеолитического некроза с деструкцией мелких сосудов и кровоизлияниями (жировой+геморрагический) эндотоксикоз с поражением печени, почек, сердца, легких, головного мозга. Распространение липолитического и протеолитического повреждения за пределы железы, парез кишечника, выпот в брюшную полость, присоединение инфекции (секвестры, гнойники, ложные кисты).
Эпидемиология
1. Острый алкогольно-алиментарный панкреатит – 55%.
2. Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холели- тиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т.д.) – 35%.
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
4. Другие этиологические формы причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
Визуализация
УЗИ, Рентген, КТ, МРТ.
Клинические проявления
- Триада Мондора (боль, рвота, метеоризм).
- Болевой синдром - Локализация: в 95% случаев боли локализуются в эпигастральной области; в 65% носят опоясывающий характер. Интенсивность: 4% - умеренные боли; 40% - сильные; 50% - очень сильные; 6% - нестерпимые, сопровождающиеся коллапсом (Савельев В.С.).
- «Безболевых форм панкреонекроза не наблюдается!»
Лучевая диагностика
УЗИ
При УЗИ отечный ОП сопровождается диффузным либо локальным увеличением железы, диффузным либо локальным снижением эхогенности паренхимы, нечеткостью контуров (за счет отека капсулы), появлением реактивного (как правило, анэхогенного) выпота в парапанкреатической клетчатке, сальниковой сумке, брюшной полости, плевральных полостях.
Рентгенография
В случае ОП при обзорной рентгенографии органов грудной клетки может определяться высокое стояние куполов диафрагмы, жидкость в плевральной полости. При обзорной рентгенографии органов брюшной полости отмечаются уровни жидкости в кишечнике, симптом “дежурной петли” тонкой кишки. Однако данные обзорной рентгенографии неспецифичны, не позволяют дифференцировать формы острого панкреатита, за исключением выявления пузырьков газа в полости абсцесса, хотя некоторые авторы приводят данные, свидетельствующие о высокой разрешающей способности классического рентгенологического метода в диагностике ОП.
КТ-семиотика
При КТ с болюсным введением препарата более четко дифференцируется жизнеспособная паренхима, которая равномерно контрастируется благодаря сохранной сосудистой архитектонике.
МРТ-семиотика
При отечной форме ОП на МРТ неизмененная паренхима ПЖ имеет короткое Т1, и лишь выпот или инфильтрация парапанкреатической клетчатки приводит к его удлинению и, соответственно, к снижению МР-сигнала в этом режиме. В режиме Т2 интенсивность МР-сигнала от ПЖ довольно вариабельна, но имеется выраженное усиление МР-сигнала даже от незначительного количества жидкости в парапанкреатической клетчатке, особенно хорошо визуализируемое при применении программ с подавлением сигнала от жировой ткани (SPIR или STIR).
Дифференциальный диагноз
- аденокарцинома
- аутоиммунный панкреатит
- язвенная болезнь с задней перфорацией
- поджелудочная лимфома
Рис. 1. Отечная форма ОП. Эхотомограмма – диффузное увеличение ПЖ, снижение эхогенности паренхимы с сохранной эхоструктурой стромальных элементов ткани железы, нечеткость контуров, реактивный анэхогенный выпот в парапанкреатической клетчатке. КТ с болюсным контрастированием – жизнеспособная паренхима равномерно контрастируется благодаря сохранной сосудистой архитектонике, в парапанкреатической клетчатке небольшой выпот. МРТ в режиме T1 SE. МР-сигнал от ПЖ снижен. МРТ в режиме T2 ТSE. МР-сигнал от ПЖ не изменен. МРТ в режиме T2 TSE STIR. Выраженное усиление МР-сигнала от незначительного количества жидкости в парапанкреатической клетчатке (стрелки), что не было визуализировано на T1 SE–T2 ТSE-изображениях.
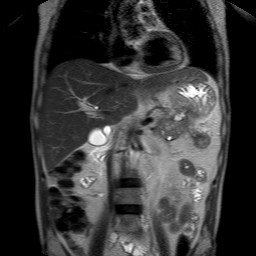
Рис.2 Острый панкреатит. Корональное T1-Stir изображение, отмечается увеличение размеров хвоста поджелудочной железы, контур его визуализируется размытым, с признаками воспаления окружающей жировой клетчатки (стрелка).
Рис.3 Острый панкреатит. T2-ВИ показывает перипанкреатическую жидкость (стрелки) и слегка увеличенную интенсивность сигнала от поджелудочной железы из-за отека.
Пример описания
ОПИСАТЕЛЬНАЯ ЧАСТЬ: вокруг головки поджелудочной железы, с распространением кпереди от нее в позадижелудочное пространство визуализируется зона выраженных инфильтративно-отечных изменений ориентировочными размерами … см, сигнал от паренхимы поджелудочной железы повышен.
ЗАКЛЮЧЕНИЕ: МР-картина больше соответствует острому панкреатиту в области головки поджелудочной железы.
Список использованной литературы и источников
- MRI of Pancreatitis and Its Complications: Part 1, Acute Pancreatitis [Electronic resource] / Frank H. Miller [et al.] // American Journal of Roentgenology. – 2004. – № 6. – Mode of access: https://www.ajronline.org/doi/full/10.2214/ajr.183.6.01831637 (Date of access: 03.04.2018).
- Острый панкреатит. Сборник методических материалов «Школы хирургии РОХ». Ред.1. – М., 2015 г. – 94 с.
- Протокол обследования и лечения больных острым панкреатитом. Методические рекомендации под редакцией Ю.Л. Шевченко. – М., 2010. – 21с.