Цирроз печени
Содержание
Определение
Цирроз печени – заболевание, характеризующееся перерождением паренхиматозной ткани печени в фиброзную соединительную ткань. Сопровождается тупой болью в правом подреберье, желтухой, повышением давления в системе воротной вены с характерными для портальной гипертензии кровотечениями (пищеводными, геморроидальными), асцитом и пр. Заболевание носит хронический характер.
Классификация
Классификация цирроза печени по этиологическому фактору:
- вирусный - провоцируется гепатитами вирусной этиологии;
- лекарственный - возникает по причине нерационального применения медикаментов;
- алкогольный - вызван чрезмерным употреблением спиртного на протяжении более 5-7 лет;
- врожденный - развивается на фоне врожденных заболеваний, к которым относят галактоземию, тирозиноз, гемохроматоз;
- застойный - вызван нарушением кровообращения в органах гепатобилиарной системы;
- обменно-алиментарный - возникает из-за нарушения липидного обмена и развития сахарного диабета;
- неясной этиологии - причины цирротических изменений в печени остаются неясными (индийский, криптогенный и первичный билиарный);
- вторичный билиарный - развивается по причине обтурации (непроходимости) желчных каналов;
- синдром Бадда-Киари - вызван тромбозом печеночных сосудов и застоем в печени венозной крови.
Морфологическая классификация цирроза печени:
- микронодулярный - паренхима пищеварительной железы однородная, однако на ее поверхности обнаруживаются небольшие узелки диаметром не более 3 мм; вокруг новообразований равномерно распределена фиброзная ткань;
- макронодулярный - форма печени деформирована, на ее поверхности обнаруживаются множественные узлы с диаметром до 45-50 мм; соединительная ткань вокруг новообразований распределяется неравномерно, поэтому при пальпации ощущается бугристость печени;
- смешанный - в паренхиме цирротичной печени возникают крупные и мелкие узелковые образования, из-за которых поверхность органа становится шероховатой с острыми краями;
- неполный септальный - субвариант макронодулярного цирроза, при котором между крупными узлами образуются достаточно тонкие соединительнотканные перегородки.
Стадии цирротических процессов:
- Стадия компенсации (I стадия)
- Стадия субкомпенсации (II стадия)
- Стадия декомпенсации (III стадия)
- Терминальная стадия (IV стадия)
Классификация по CHILD-PUGH
Классификация Чайлд-Пью - система, с помощью которой можно определить степень тяжести ЦП и процентную вероятность смертельного исхода. Оценочный метод был разработан в 1964 году Д.Тюркоттом и Ч.Чайлдом, а в 1972 году британские специалисты во главе с Пью дополнили и усовершенствовали его. Используя классификацию CHILD-PUGH, можно спрогнозировать процесс развития болезни и определить необходимость пересадки донорской печени.
Согласно оценочной системе, выделяют три основных класса цирроза печени:
- класс А (компенсированный) - большинство печеночных клеток выполняют свою функцию, поэтому печеночные проявления болезни отсутствуют (5-6 баллов);
- класс В (субкомпенсированный) - многие гепатоциты погибают, поэтому пищеварительная железа перестает выполнять свою функцию в полном объеме (7-9 баллов);
- класс С (декомпенсированный) - дисфункция печени приводит к системным осложнениям и сильному ухудшению состояния здоровья больного (10-15 баллов).
Согласно методике Чайлд-Пью, пациенты класса А живут 15-18 лет, класса B - 3-5 лет, класса C - 1-3 года. При успешной трансплантации донорского органа продолжительность жизни существенно возрастает. Как правило, после операции из класса В выживает примерно 70% больных, а из класса С - не более 20%.
Патогенез
В подавляющем большинстве случаев причиной развития цирроза печени является злоупотребление алкоголем и вирусные гепатиты В и С. Регулярное употребление алкоголя в дозах 80-160 мл этанола ведет к развитию алкогольной болезни печени, которая в свою очередь прогрессирует с возникновением цирроза. Среди лиц, злоупотребляющих алкоголем на протяжении 5-10 лет, циррозом страдает 35%.
Хронические гепатиты также зачастую ведут к фиброзному перерождению ткани печени. На первом месте по частоте диагностирования стоят вирусные гепатиты В и С (гепатит С склонен к более деструктивному течению и прогрессирует в цирроз чаще). Также цирроз может стать результатом хронического аутоиммунного гепатита, склерозирующего холангита, первичного холестатического гепатита, сужения желчных протоков, застоя желчи.
Циррозы, развивающиеся вследствие нарушений в циркуляции желчи, называют билиарными. Они подразделяются на первичные и вторичные. В большинстве случаев наиболее частыми причинами развития цирроза являются вирусы хронического гепатита B и C и злоупотребление алкоголем. Причиной развития цирроза печени может стать обменная патология или недостаточность ферментов: муковисцидоз, галактоземия, гликогеноз, гемохроматоз.
К факторам риска перерождения печеночной ткани также относят: гепатолентикулярную дегенерацию (болезнь Вильсона), прием гепатотоксичных лекарственных препаратов (метотрексат, изониазид, амиодарон, метил-допа), хроническую сердечную недостаточность, синдром Бадда-Киари, операционные вмешательства на кишечнике, а также паразитарные поражения кишечника и печени. В 20-30% случаев у женщин причину развития цирроза печени установить не удается, такие циррозы называют криптогенными.
Основным патогенетическим фактором развития цирроза печени является хроническое нарушение трофики гепатоцитов, их разрушение. Результатом становится постепенное формирование узелка - участка соединительной ткани. Сформировавшиеся узлы сдавливают сосуды в дольках и недостаточность кровообращения прогрессирует. При этом движение крови в системе воротной вены замедляется, сосуды переполняются и перерастягиваются. Кровь начинает искать обходные пути и преимущественно движется по сосудам коллатерального кровообращения, минуя печень. Сосуды, которые берут на себя основной объем печеночного кровотока – вены пищевода и желудка, геморроидальные, передней брюшной стенки – значительно переполняются, возникает их варикозное расширение, истончение стенок, что провоцирует кровотечения.
Эпидемиология
В странах Западной Европы, США, ЮАР и Австралии цирроз печени стоит на 6-ом месте среди причин смерти пациентов в возрасте от 30 до 60 лет. У мужчин заболевание встречается в три раза чаще, чем у женщин. Циррозом печени можно заболеть в любом возрасте, даже в детстве, но чаще им заболевают люди после сорока лет.
Визуализация
УЗИ, КТ, МРТ.
Клиническая картина
Выраженность клинических симптомов зависит от причин возникновения цирроза, активности прогрессирования и степени поражения печени.
Бессимптомное течение отмечается у 20% больных, довольно часто заболевание протекает первоначально с минимальными проявлениями (метеоризм, снижение работоспособности), позднее может присоединяться периодическая тупая боль в правом подреберье, провоцируемая приемом алкоголя или нарушениями диеты и не купируемая приемом спазмолитиков, быстрое насыщение (ощущение переполнения желудка) и кожный зуд. Иногда отмечается некоторое повышение температуры тела, носовые кровотечения.
При дальнейшем прогрессировании обнаруживается желтуха, признаки портальной гипертензии, варикозные кровотечения из пищеводных и геморроидальных вен, асцит (увеличение количества жидкости в брюшной полости).
Характерные симптомы у больных с циррозом печени: «барабанные палочки» (специфическое утолщение фаланг пальцев), «часовые стекла» (характерное изменение ногтей), ладонная эритема (покраснение ладоней), телеангиэктазии («сосудистые звездочки», выступание тонких подкожных сосудов на лице и теле).
У мужчин может отмечаться увеличение молочных желез (гинекомастия) и уменьшаются яички. Как правило, прогрессирующий цирроз печени ведет к снижению массы тела, дистрофии, энцефалопатии.
Осложнения:
- Портальная гипертензия (варикозное расширение вен органов брюшной полости и пищевода, реканализация пупочной вены)
- Асцит
- Гепатоцеллюлярная карцинома (ГЦК)
- Острая и хроническая печеночная недостаточность
Лучевая диагностика
В диагностике цирроза печени определяющую роль играют данные УЗИ, КИ и МРТ печени.
Патогномоничные признаки цирроза печени
- Как увеличение, так и уменьшение размеров печени
- Гипертрофия хвостатой доли
- Неправильный узловой контур: узловая структура (для алкогольной болезни печени наиболее типична мелкоузловая структура, крупноузловая - для гепатита В)
- Компрессия внутрипеченочных вен и притоков воротной вены
- Дилатация воротной и селезеночной вен
- Спленомегалия.
УЗИ-семиотика.
- Первоочередной вид исследования при циррозе;
- УЗИ в комбинации с определением уровня АФП в сыворотке крови используется для скрининга ГЦК;
- Неправильный узловой контур;
- Деформация органа;
- Смешанная гипо- и гиперэхогенная структура паренхимы;
- С помощью ультразвуковой цветной допплерографии можно визуализировать усиление кровотока по увеличенной печеночной артерии;
- Направление кровотока в воротной вене обратное.
КТ-семиотика.
- На ранних стадиях данные КТ в 25% случаев без патологии;
- Неправильный узловой контур;
- Гетерогенная паренхима с узелками различного размера “Узелки с повышенным содержанием в них железа могут иметь повышенную плотность;
- Гетерогенное контрастное усиление.
[5] КТ. Цирроз печени. Несколько неровный узловой контур печени, спленомегалия и варикозное расширение селезеночной вены, расширение воротной вены, портальная гипертензия.
МРТ-семиотика.
- Т1-взвешенные изображения очень рано отражают гипоинтенсивные фиброзные изменения (расширение перипортальных зон и сетеподобные структуры);
- На Т2-взвешенных изображениях воспалительные явления в фиброзной ткани обычно проявляются повышением сигнала;
- Узлы регенерации на Т1-взвешенных изображениях варьируют от гипоинтенсивных до гиперинтенсивных;
- После введения контраста узлы регенерации становятся гипоинтенсивными по отношению к окружающей ткани печени;
- Диспластические узлы часто гиперинтенсивные на Т1-взвешенных изображениях и гипоинтенсивные на Т2-взвешенных изображениях;
- Гетерогенная картина усиления после введения контраста;
- Малые узлы (<20 мм) визуализируются исключительно в раннюю артериальную фазу (частота - около 30%); они обычно представляют артериопортальные шунты и узлы регенерации (однако менее чем в 10% случаев являются признаком ГЦК);
- С помощью СПОЖ легче распознаются фиброзные связки, которые остаются гиперинтенсивными и на Т2-взвешенных изображениях;
- ГЦК лучше всего распознается при двойном контрастировании (гадолиний и СПОЖ);
- Показанием для проведения двойного контрастирования является предоперационное исследование перед трансплантацией печени.
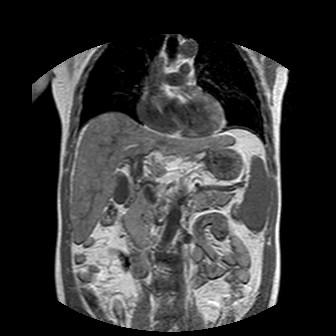
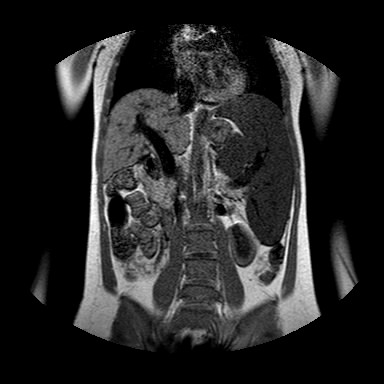
а-с Цирроз печени: а) Т2-взвешенное МР-изображение. Несколько неровный узловой контур печени, спленомегалия и варикозное расширение селезеночной вены; b) Т1-взвешенное МР-изображение после введения контраста, артериальная фаза. Выраженное варикозное расширение селезеночной вены. с ) Т1 -взвешенное изображение после введения контраста, поздняя портальная венозная фаза. Неровная узловая поверхность с пестрой паренхимой от узлов регенерации. Варикозное расширение вен пищевода.
Т2 ВИ. Цирроз печени. Инфильтративная, мультифокальная гепатоцеллюлярная карцинома с тромбозом ветвей воротной вены. Асцит.
Дифференцированный диагноз
Множественные метастазы, синдром Бадда-Киари.
Пример описания
Описательная часть. Печень в размерах увеличена: максимальный вертикальный размер правой доли по СКЛ - 24 см (норма 15,0 см), левой доли 8,7 см (норма 5,0 см), билобарный размер на уровне ворот печени 26 см (норма 21,0 см), структура паренхимы не однородная по Т1 и Т2 за счет множественных различной формы и размеров очагов гетероинтенсивного МР сигнала без четких контуров и границ во всех отделах печени. Контур печени крупнобугрист. Внутрипечёночные желчные протоки не изменены. Ворота печени дифференцированы. Портальная вена визуализируется поперечным размером 1,8 см в проекции ворот (норма до 1,5 см).
Селезёнка с бугристыми контурами, увеличена в размерах: фронтальный 7,9 см, косой вертикальный 20,0 см, косой сагиттальный 13,3 см; однородной структуры.
Определяется значительное количество свободной жидкости в брюшной полости.
ЗАКЛЮЧЕНИЕ: МР картина цирротической трансформации печени, гепатоспленомегалии. МР признаки портальной гипертензии. Асцит.
Список использованной литературы и источников
- http://mritest.ru/article/Hirurgija/Pechen/Cirroz_pecheni_hirur Обращение к источнику 14.03.2018г
- http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/cirrhosis. Обращение к источнику 14.03.2018г
- https://radiopaedia.org/cases/liver-cirrhosis Обращение к источнику 14.03.2018г
- Лучевая диагностика. Желудочно-кишечный тракт/ Ханс-Юрген Брамбс / Под ред. проф. М.Ю. Валькова. – Москва “МЕДпресс-информ”. – 2010. – 280 с.
- Магнитно-резонансная томография тела/ Эрнст Й. Руммени, П.Раймер, В.Хайндель/ Под общей ред. проф. Д.м.н Г.Г.Кармазановского.- Москва “МЕДпресс-информ”. – 2014. – 848 с.: ил.